Infothek

Patienteniformationen
Daumensattelgelenk-Arthrose
Ursache und Symptomatik
Die Arthrose des Daumensattelgelenkes ist die häufigste degenerative Erkrankung der Hand, wobei Frauen deutlich häufiger betroffen sind. In den meisten Fällen kommt es durch Abnutzung zu einer Knorpelschädigung des Gelenkes. Auf den Röntgen-Bildern findet sich eine Verschmälerung des Gelenkspaltes. Eine lokale Entzündung führt zu Schmerzen und Schwellung bei Bewegung und Belastung. Typisch für das Daumensattelgelenk sind Schmerzen bei Drehbewegungen z.B. Aufdrehen eines Glases oder einer Flasche.Behandlung
Bei leichten Beschwerden helfen häufig Schonung und eine befristete Ruhigstellung. Zusätzlich können entzündungshemmende Medikamente eingesetzt werden. Sind die Beschwerden sehr ausgeprägt und alle konservativen Behandlungsmöglichkeiten ausgeschöpft, müssen operative Maßnahmen diskutiert werden. Das am häufigsten verwendete Verfahren ist die Entfernung. Bei dieser Operation bleibt die Beweglichkeit des Daumensattelgelenkes erhalten. Nach dem Eingriff muss für 4 Wochen eine Schiene getragen werden. Noch im Operationssaal wird zunächst eine Gipsschiene angelegt. Nach Abklingen der postoperativen Schwellung kann ein Daumenbrace mit Einschluß des Daumensattelgelenkes angepasst werden. Im Anschluß an die Ruhigstellung sollte eine ergotherapische Nachbehandlung zur Verbesserung von Beweglichkeit und zum Kraftaufbau erfolgen.Neue Methode zur Behandlung von Daumensattelgelenksarthrose
Die Arthrose des Daumensattelgelenkes (Rhizarthrose) kann im frühen minimalinvasiv durch eine Eigenfetttransplantation behandelt werden. Vorteil dieser Methode ist, dass mit dieser neuen Technik die anatomische Struktur des Gelenks erhalten bleibt und dem/r Patienten/in damit die Möglichkeit zukünftiger weiterführender Behandlungen erhalten wird. Die Erholung nach diesem ambulanten Eingriff ist deutlich schneller als nach herkömmlichen Operationen zur Behandlung der Rhizarthrose.Dupuytren'sche Kontraktur
Was versteht man unter Dupuytren'scher Kontraktur (Morbus Dupuytren, Dupuytren'sche Erkrankung)?
Die Erkrankung ist nach dem französischen Arzt "Dupuytren" benannt, der sich im vergangenen Jahrhundert mit der Erforschung dieses Krankheitsbildes befaßt hat. Zwischen der Haut der Handinnenfläche und der Finger findet sich eine strangförmige bindegewebige Schicht, die sogenannte Palmaraponeurose. Diese Bindegewebsschicht verändert sich bei der Dupuytren'schen Erkrankung, sie wird dicker und bildet Stränge und Knoten, die zu deutlichen Einziehungen der Haut führen können und die die Arterien und Nerven der Hohlhand umwuchern können. Es handelt sich also um eine Erkrankung des Bindegewebes und nicht, wie früher oft fälschlicherweise vermutet, um eine "Beugesehnenverkürzung". Die Erkrankung ist immer gutartig. Am häufigsten tritt die Erkrankung im Bereich des vierten und fünften Strahles auf, es können aber prinzipiell alle Finger und sogar die Fingerstreckseite betroffen sein. Durch die strangförmige Veränderung des Bindegewebes kommt es zur Verkürzung, die Finger werden immer mehr gekrümmt und so in die Hohlhand hineingezogen. Je nach Krümmung der Finger und damit je nach Ausbildung der entstandenen Beugekontraktur wird die Erkrankung in verschiedene Stadien eingeteilt. Der Verlauf der Erkrankung ist oftmals schubweise, d.h. nach langem Stillstand kann es in relativ kurzer Zeit zu deutlicher Verschlimmerung kommen.Wodurch wird die Dupuytren'sche Erkrankung verursacht?
Die Dupuytren'sche Erkrankung ist eine relativ häufige Erkrankung, Männer erkranken etwa 8 mal so häufig wie Frauen. Die Ursache der Erkrankung ist unbekannt, man geht heute jedoch von einer erblichen Belastung aus. Verwandte Erkrankungen gibt es an der Fußsohle (Morbus Ledderhose) und am Penis (Induratio penis plastica).Wie wird die Erkrankung diagnostiziert?
Der erfahrene Handchirurg erkennt die Erkrankung durch einfaches Betrachten und Betasten der Hand. In Einzelfällen können bei starkem Befall Röntgenaufnahmen zur Darstellung von Gelenkkontrakturen erforderlich werden. Aufwändige oder gar schmerzhafte Untersuchungen sind nicht erforderlich.Wann sollte operiert werden?
Eine Operation sollte durchgeführt werden, wenn es zur Ausbildung einer Beugekontraktur oder einer Abspreizhemmung eines Fingers kommt oder wenn sich der Prozess über mehrere Hohlhandstrahlen flächig ausdehnt. Das Alter des Patienten spielt hierbei keine wesentliche Rolle, da die Operation in Regionalanästhesie und damit auch bei Vorliegen von Begleitkrankheiten, z.B. des Herz-Kreislaufsystems, in der Regel problemlos durchführbar ist.Wie wird operiert?
Als Standard-Operationsverfahren gilt die „partielle Fasziektomie“ mit Entfernung nur des veränderten Gewebes der Palmaraponeurose . Je nach Ausprägung der Erkrankung müssen dabei die Gefäß-Nervenstränge freipräpariert werden und ggf. Lösungen eventueller bereits eingetretener Gelenkversteifungen durchgeführt werden. Welches Verfahren durchgeführt wird ist jeweils im Vorgespräch zwischen Patient und Arzt individuell zu entscheiden.Perkutane Nadelfasziotomie (PNF)
Da die Dupuytren-Operationen aufgrund der großen Wundfläche eine längere Heildauer haben, wird teilweise auch mit minimalen chirurgischen Eingriffen gearbeitet, die wesentlich weniger Nebenwirkungen haben und schneller heilen. Ein Beispiel ist die Perforation der Dupuytren-Stränge mit Nadeln (Perkutane Nadelfasziotomie). Die Nadelfasziotomie wurde vor mehr als zwanzig Jahren in Frankreich entwickelt und wird seitdem dort häufig angewandt. Bei dieser Methode werden die Dupuytren-Stränge mit Nadelstichen so weit geschwächt, dass sie manuell gestreckt werden können. Die Methode ist minimal-invasiv, wird ambulant und nur in schwacher, örtlicher Betäubung durchgeführt.Gibt es auch nicht-invasive Behandlungsmöglichkeiten?
Die Strahlentherapie ist eine nicht-invasive Behandlung, die den Fortschritt der Krankheit bereits im frühen Stadium aufzuhalten vermag. Die Strahlentherapie kann zwar auch im etwas fortgeschrittenen Stadium helfen, die Wahrscheinlichkeit für eine langfristige Besserung ist aber in einem früheren Stadium der Krankheit deutlich höher.Zu welchen Komplikationen kann es durch die Operation kommen?
Verletzung von Arterien oder Nerven während des Operationsverlaufs werden sofort unter Einsatz des Operationsmikroskopes behoben. Bei schwersten Ausprägungen der Erkrankung kann es zu Durchblutungsstörungen an den Fingern kommen, die jedoch meist vorübergehend sind. Zur Vermeidung von Nachblutungen werden für etwa 2 Tage Saugdrainagen eingelegt. Wundheilungsstörungen durch Durchblutungsminderungen der Haut sind relativ häufig und heilen bei korrekter Nachbehandlung meist problemlos aus. Das Auftreten von Rezidiven oder auch ein neues Auftreten an bisher nicht befallenen Fingern ist möglich. Eine frühzeitige krankengymnastische Behandlung ist für den Operationserfolg wesentlich .Muss ich stationär im Krankenhaus liegen?
In der Regel wird der Eingriff bei der Dupuytren'schen Kontraktur ambulant durchgeführt. Je nach Wunsch und Zustand des Patienten ist die Operation in Vollnarkose oder in Teilnarkose des Armes durchführbar. Bei schweren Ausprägungen, bei denen eventuell mit Durchblutungsstörungen der Finger zu rechnen ist oder wenn eine Hauttransplantation erforderlich wird, sollte eine 2-3-tägige stationäre Überwachung erfolgen. Dies gilt auch für Patienten mit schweren Begleiterkrankungen wie z.B. Koronarer Herzkrankheit, schwere Gefäßerkrankungen, schwerer Diabetes mellitus, Niereninsuffizienz, Asthma bronchiale u.ä. Die perkutane Nadelfasziotomie ist ambulant in örtlicher Betäubung möglich.Karpaltunnelsyndrom
Was versteht man unter einem Karpaltunnelsyndrom?
Beim Karpaltunnelsyndrom kommt es im sogenannten Karpalkanal (ein Kanal im Bereich des Handgelenkes, gebildet durch Handwurzelknochen und Bänder) zu einem chronischen Druck auf den sogenannten Mittelnerven (nervus medianus). Es kommt zunächst zu einem Kribbeln in einem einzelnen oder in mehreren vom Mittelnerven versorgten Fingern (Daumen, Zeigefinger, Mittelfinger und daumenseitige Hälfte des vierten Fingers). Häufig erwacht der Patient nachts wegen Schmerzen, die bis in den Arm und Schulter ziehen können. Hinzu kommen Kribbelempfindungen und Taubheit der betroffenen Finger. Durch Schütteln der Hand lassen die Schmerzen häufig nach. Am Morgen sind die Finger oft steif und auch geschwollen. Später kommt es zu anhaltenden Gefühlsstörungen der Finger, so dass häufig z.B. keine Stecknadel mehr aufgehoben werden kann oder Schwierigkeiten beim Zuknöpfen eines Hemdes bestehen. Wenn der Druck auf den Nerven schon lange besteht, können die Schmerzen wieder verschwinden, aber die Finger sind dann oft völlig gefühllos. Die Daumenballenmuskulatur bildet sich zurück, da hierhin vom Nerv keine Reize mehr weitergeleitet werden. In diesem Stadium ist der Nerv dann funktionell abgestorben und kann sich nicht mehr regenerieren.Wodurch wird die Erkrankung verursacht?
Ursächlich für die Erkrankung ist eine Verengungen des gemeinsamen Gleitraumes von Mittelnerv und Beugesehnen, z.B. nach Knochenbrüchen oder durch narbige Verdickungen. Desweiteren kann es zu einer Vermehrungen des Inhaltes des Gleitraumes kommen, so z.B. durch Sehnenscheiden-Entzündungen, rheumatische Erkrankungen, Ganglien, Gewebs-Schwellungen in der Schwangerschaft, in den Wechseljahren oder nach erhöhter Belastung des Handgelenkes. Auch anatomische Besonderheiten wie atypische Muskelverläufe können zum Karpaltunnelsyndrom führen. Oftmals ist auch keine spezielle Ursache zu ergründen.Wie wird ein Karpaltunnelsyndrom diagnostiziert?
Die Diagnose wird vom Arzt auf Grundlage der Krankengeschichte und der klinischen Untersuchung gestellt. Geprüft wird das Gefühl in den Fingern und den Zustand der Daumenballenmuskulatur. Es schliesst sich dann eine neurologische Untersuchung an (Elektroneurographie), bei der gemessen wird, wie schnell im Mittelnerven ein Reiz weitergeleitet wird. Kommt es hier im Bereich des Handgelenkes zu einer Verlängerung der gemessenen Nervenleitgeschwindigkeit, so muss von einer Druckschädigung des Nerven ausgegangen werden. Andere Krankheitsbilder mit ähnlichen Symptomen, aber einer anderen Ursache, müssen ausgeschlossen werden können: So kann z.B. der Mittelnerv auch an einer anderen Stelle eingeengt sein, z.B. im Ellenbogenbereich (proximale Medianuskompression, Pronator teres-Syndrom) oder im Bereich von Hals- und Schulter (HWS-Syndrom, Skalenus-Syndrom, Thoracic-outlet-Syndrom, Halsrippe).Wie kann das Karpaltunnelsyndrom behandelt werden?
Erfolgt keine Behandlung, so stirbt der Nerv durch den andauernden Druck im Karpalkanal langsam ab und kann sich dann auch nicht mehr erholen. Es verbleibt eine ständige Gefühllosigkeit der entsprechenden Finger. In leichten Fällen oder im Anfangsstadium eines Karpaltunnelsyndromes können entzündungshemmende Mittel sowie Vitamin B6-Präparate zu einer Verbesserung der Beschwerden führen. Mittels einer speziellen Nacht-Schiene wird das Handgelenk ruhiggestellt . Das Spritzen von Cortison in den Karpalkanal ist nicht risikofrei und sollte heute nicht mehr durchgeführt werden. Führen konservative Maßnahmen nicht zum Erfolg oder kommt es zur erneuten Beschwerdesymptomatik, ist die Operation das Mittel der Wahl.Wie wird die Operation durchgeführt?
Von einem kleinen Schnitt im Bereich der Hand wird das Karpalband gespalten und damit der Nerv vom Druck befreit. Eventuell vorhandenes chronisch entzündetes Sehnengleitgewebe in der Nachbarschaft des Nerven kann ebenfalls entfernt werden. Die Operation kann sowohl in örtlicher Betäubung als oder in Vollnarkose durchgeführt werden. Nach dem Eingriff verschwinden die Schmerzen in der Regel sofort, die Gefühlsstörungen der Finger bessern sich oft erst im Verlauf einiger Wochen. Dieser Prozess ist abhängig vom Ausmass des Nervenschadens. Unter gewissen Voraussetzungen (kein Muskelschwund des Daumenballens, keine Bewegungseinschränkung im Handgelenk, keine Narben durch Vorverletzung im Handgelenksbereich, keine ausgeprägte Sehnenscheidenentzündung ) kann die Operation auch endoskopisch erfolgen. Nach der Operation muss das Handgelenk für einige Tage geschont werden, mit Bewegungsübungen der Finger soll jedoch sofort begonnen werden.Muss ich stationär im Krankenhaus liegen?
In der Regel wird der Eingriff ambulant in örtlicher Betäubung durchgeführt.Welche Komplikationen der Operation sind möglich?
Wie bei jeder Operation, kann es auch bei der Karpaltunnelspaltung zu Komplikationen wie z.B. Nachblutung, Schwellung, Blutergußbildung oder zu einer Wundinfektion kommen. Diese Komplikationen sind in der Regel gut zu beherrschen. Seltene, schwerere Komplikationen, wie z.B. die Ausbildung eines Morbus Sudeck, erfordern eine frühzeitige stationäre Nachbehandlung. Ist die Schädigung des Nerven bereits zu stark fortgeschritten, kommt es eventuell nicht zu einer vollständigen Wiederherstellung des Gefühles in den Fingern. Aus diesem Grund sollte die Entscheidung zur Operation rechtzeitig erfolgen.Kubitaltunnelsyndrom
Ursache und Symptome
Das Kubitaltunnelsyndrom (Sulcus ulnaris Syndrom, Ellenrinnensyndrom, Ulnarisrinnensyndrom) wird durch eine Eineingung des Ellennerven (Nervus ulnaris) im Ellenbogenkanal (Kubitaltunnel) verursacht. Die Ursache für dieses Problem ist in den meisten Fällen unbekannt. Ursache kann eine Jahre zurückliegende Ellenbogengelenkverletzung, eine Arthrose des Ellenbogens oder eine chronische Druckschädigung des Nerven sein. Typisches Symptom des Kubitaltunnelsyndroms sind Mißempfindungen oder Taubheit am Kleinfinger, kleinfingerseitigen Ringfinger und an der kleinfingerseitigen Handkante. Bei länger anhaltender Einklemmung kommt es zur Kraftminderung (Paresen) in der Hand, z.B. beim Schreiben und der Fingerspreizung. Schließlich tritt ein Muskelschwund (Atrophie) an der Mittelhand auf, der am besten zwischen Daumen und Zeigefinger zu erkennen ist. Die Diagnose wird in der Regel durch eine Messung der elektrischen Leitfähigkeit des Nervens bei einem Neurologen gesichert. Durch die rechtzeitige operative Behandlung kommt es zu einer dauerhaften Besserung (Heilung), allerdings ist ein bestehender Muskelschwund (Atrophie) nicht oder nur unzureichend rückbildungsfähig.Behandlung
Wenn einfache Massnahmen wie kurzfristige Immobilisation und Polsterung zu keiner Besserung geführt haben, ist die chirurgísche Behandlung des Kubitaltunnelsyndroms sinnvoll. Hierbei muss der Ulnarisnerv von allen möglichen Einengungen befreit (dekomprimiert) werden. Die Technik der minimalinvasiven Operation erfordert lediglich einen sehr kleinen Schnitt , erlaubt aber eine ausgedehnte Dekompression des Nerven. Anschließend wird für eine Woche ein Polsterverband getragen, so dass keine wesentliche funktionelle Behinderung nach der Operation entsteht. Für viele nicht handwerklich Berufstätige kann die Arbeit in den meisten Fällen am Tag nach der Operation wieder aufgenommen werden. Die traditionell angewandten Operationsmethoden erfordern lange Schnitte, sehr invasive Gewebspräparation und häufig wird der Nerv aus seiner normalen anatomischen Position verlagert. Diese Technik führt zu Vernarbungen des Nervens und nicht selten zu wochen- und monatelanger Gebrauchsbehinderung des Armes.Kahnbein-Brüche
Was versteht man unter dem Kahnbein?
Das Kahnbein ist ein wichtiger Handwurzelknochen, der an allen Bewegungen des Handgelenkes maßgeblich beteiligt ist. Es weist Verbindungen zu 5 weiteren Knochen des Handgelenkes auf und nimmt damit eine zentrale Stellung in der Beweglichkeit des Handgelenkes ein. Die Durchblutung des Kahnbeines ist sehr ungünstig, so dass dieser Knochen im Falle eines Bruches eine sehr lange Ruhigstellung (bis zu 12 Wochen) benötigt und eventuell überhaupt nicht ausheilt. Eine gute Prognose der Abheilung haben Brüche im mittleren und körperfernen Drittel sowie quer verlaufende Brüche, eine schlechte Heilungstendenz weisen Brüche des körpernahen Drittels sowie verschobene und schräg verlaufende Brüche auf.Wie kommt es zum Kahnbeinbruch?
Der Kahnbeinbruch entsteht in der Regel durch einen Sturz auf die ausgestreckte Hand, wobei oftmals der Bruch in den ersten Röntgenaufnahmen nur sehr schwer erkennbar ist. Auch die durch den Bruch verursachten Schmerzen können recht gering sein. Ist ein Patient nach einem Sturz auf das Handgelenk nicht in etwa 8-10 Tagen wieder völlig beschwerdefrei, sollte unbedingt an einen Kahnbeinbruch gedacht werden.Müssen Kahnbeinbrüche immer operiert werden?
Die Notwendigkeit einer Operation hängt von mehreren Faktoren ab, so z.B. von der Höhe der Fraktur im Knochen oder vom Fraktur-Verlauf. Verschobene und instabile Kahnbeinbrüche sowie Brüche des körpernahen Drittels sollten operativ versorgt werden. Die Standardoperation ist die Osteosynthese mittels einer sogenannten Herbert-Schraube. Es handelt sich hierbei um eine Schraube mit 2 verschiedenen Gewindesteigungen, wodurch eine stabile und dosierte Kompression beider Bruchenden aufeinander ausgeübt werden kann. Je nach Bruchlokalisation wird die Schraube von beugeseitig oder von streckseitig eingebracht. Eine stabil eingebrachte Herbert-Schraube ist übungsstabil, d.h. die ansonsten lange Ruhigstellungsphase im Gips entfällt und der Patient kann sofort ein krankengymnastisches Übungsprogramm beginnen.Minimal-invasive Operationen möglich
Ein neues Verfahren für unverschobene Brüche des mittleren Kahnbeindrittels ist die sogenannte minimalinvasive Herbertschrauben-Osteosynthese. Durch einen Hautschnitt von nur wenigen Millimetern Größe wird eine kanülierte Herbertschraube über einen zuvor eingebrachten Führungsdraht, der sofort wieder entfernt wird, eingebracht. Diese neue Methode erspart den Patienten die bisherige 12-wöchige Gipsruhigstellung, da direkt nach der Operation mit Bewegungsübungen begonnen werden kann. Die postoperativen Schmerzen sind bei dieser Operationsmethode deutlich reduziert.Was passiert, wenn ein Kahnbeinbruch nicht ausheilt?
Kommt es nicht zur Ausheilung eines Kahnbeinbruches, so bildet sich eine sogenannte Kahnbein-Pseudarthrose aus, die im Laufe der Jahre in eine erhebliche Handgelenksarthrose einmündet.Kahnbein-Pseudarthrose
Was versteht man einer einer Kahnbein-Pseudarthrose?
Unter einer Kahnbein-Pseudarthrose (auch Scaphoid-Pseudarthrose oder Naviculare-Pseudarthrose genannt) versteht man die ausbleibende Heilung eines Kahnbein-Bruches, was dann zu einer Art "Falschgelenkbildung" führt. Sie entsteht in erster Linie durch unerkannte und damit nicht behandelte Kahnbeinbrüche. Allerdings können in Folge der generell schlechten Durchblutung dieses Handwurzelknochens auch behandelte Kahnbeinbrüche bei ausbleibender Heilung zur Pseudarthrose führen.Welche Beschwerden macht die Kahnbein - Pseudarthrose und wie wird sie diagnostiziert?
Eine Kahnbein-Pseudarthrose kann zunächst über viele Jahre unerkannt bleiben und kommt oft erst als Zufallsbefund bei einer Röntgenuntersuchung (z.B. anlässlich eines erneuten Sturzes) zur Darstellung. Im Laufe der Zeit kommt es zu zunehmenden arthrotischen Veränderungen des Handgelenkes mit allmählich zunehmenden Beschwerden im Bereich des Handgelenkes und der Handwurzel. Die Diagnostik erfolgt durch konventionelle Röntgenaufnahmen des Handgelenkes und der Handwurzel in mehreren Ebenen. Je nach Befund können zusätzliche Computertomographien oder Kernspintomographien erforderlich werden.Muß eine Kahnbein-Pseudarthrose operiert werden?
Die unbehandelte Kahnbein-Pseudarthrose führt im Laufe der Jahre zu einer zunehmenden und schmerzhaften Arthrose des Handgelenks. Aus diesem Grunde sollte eine Pseudarthrose möglichst frühzeitig operiert werden. Je früher nach dem Unfallereignis die operative Behandlung einsetzt, um so geringer sind die bereits eingetretenen sekundärarthrotischen Veränderungen und um so günstiger ist die weitere Prognose für den Patienten.Welche Operationsverfahren kommen zur Anwendung?
Es kommen im Wesentlichen folgende operativen Verfahren zur Anwendung : Spanverblockung nach Matti-Russe Dabei wird ein Knochenspan meist aus dem Beckenkamm entnommen und nach Entfernung des veränderten Knochengewebes in das Kahnbein eingebracht. Danach ist bis zur Ausheilung je nach Befund eine Ruhigstellung des Handgelenkes zunächst im Oberarmgips, später im Unterarmgips für bis zu 12 Wochen erforderlich. Einbringung eines Beckenkammspanes und Stabilisierung mittels einer sogenannten Herbertschraube Auch bei diesem Verfahren wird das veränderte Knochengewebe entfernt und es wird ein Knochenspan aus dem Beckenkamm eingesetzt. Es erfolgt dann aber eine Stabilisierung mittels einer sogenannten Herbert-Schraube, so wie es auch beim frischen Kahnbeinbruch durchgeführt wird. Der Vorteil dieser Methode ist die Möglichkeit einer früheren Mobilisierung des Handgelenkes. Einbringung eines mikrovaskulären Knochenspanes vom Beckenkamm Bei dieser Methode wird ebenfalls ein Knochentransplantat aus dem Beckenkamm entnommen, dieses bleibt aber an einer Arterie und einer Vene gestielt. Dieser Gefäßstiel wird dann im Bereich des Handgelenkes an eine Arterie und eine Vene mikrochirurgisch angeschlossen. Der Vorteil dieser Methode ist eine bessere Durchblutung des eingebrachten Knochenspanes, der Nachteil ist ein erheblich größerer operativer Aufwand. Für spezielle Fälle stehen weitere Operationsverfahren zur Verfügung. Wegen der Komplexität dieses Themas kann die operative Methode nur nach sorgfältiger Analyse des jeweiligen Falles ausgewählt werden.Muß die Operation stationär durchgeführt werden?
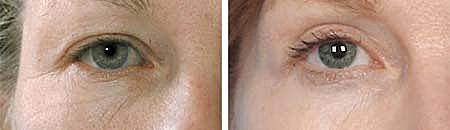
Bei der Rekonstruktion einer Kahnbein-Pseudarthrose handelt es sich um eine komplexe und je nach Verfahren auch mehrstündige Operation. Dies sollte in der Regel unter stationären Bedingungen erfolgen. Die Entscheidung hierüber trifft aber jeweils im Einzelfall ihr behandelnder Handchirurg zusammen mit Ihnen!Patienteninformationen über Augenlidoperationen
Allgemeines Die Lidplastiken zählen heute neben der Fettabsaugung zu den am häufigsten ausgeführten ästhetisch-chirurgischen Operationen. Es lässt sich durch einen relativ gering belastenden Eingriff Ihr Gesichtsausdruck wieder bis zu 10 Jahren jünger aussehen - der ständig übermüdet wirkende mit unter auch traurig aussehende Gesichtsausdruck wird korrigiert. Das Korrekturergebnis hält ca. 5 – 10 Jahre , Korrekturen sind ab dem 20 –25 Lebensjahr möglich. Die allgemeine Ursache liegt in der Veränderung der elastischen Fasern der Haut mit dem Verlust an Spannkraft der darunter liegenden Muskulatur. Im Bereich der Oberlider zeigt sich ein altersbedingter Überschuss an Haut und Fett sowie eine lockere Oberlidmuskel, die überschüssige Haut hängt bis zum Wimpernrand als Falte herunter. Es resultieren die sogenannten Schlupf- oder Hängelider, die jeder dritte Mensch im Laufe des Lebens entwickelt. Im Unterlidbereich entwickeln sich sogenannte Tränensäcke , die jedoch keine Tränensäcke sind, sondern hervorquellende Fettposter unter der Unterlidhaut. Diese sind nicht altersabhängig, auch nicht geschlechtsabhängig, sondern sie sind bei fast allen Menschen vorhanden, jedoch mit unterschiedlicher Ausprägung. Es besteht eine gewisse Veranlagung zur stärkeren Ausprägung, die erblich bedingt ist. Die Operation Das Ziel der Operation ist es den Hautüberschuss zu entfernen und die vorhandenen Fettpolster zu entfernen und somit die Lidhaut wieder zu glätten. Der Eingriff im Bereich der Oberlider erfolgt im der Regel ambulant in örtlicher Betäubung, die völlig ausreichend ist . Ein Dämmerschlaf ist auf Wunsch möglich. Die Korrektur der Unterlider ist auch in örtlicher Betäubung möglich, es ist jedoch bei Entfernung von größeren Fettpolstern eine Kombination mit Dämmerschlaf oder eine schonende gasfreie Allgemeinnarkose empfehlenswert. Wird eine Korrektur von Unter- und Oberlidern in einer Sitzung durchgeführt, sollte dies ebenfalls in Allgemeinnarkose durchgeführt werden. Die Operationsdauer nur für die Oberlider liegt zwischen 30 und 60 Minuten, der Schnitt wird in eine natürlich Falte gelegt, so dass eine fast unsichtbare Narbe entsteht, die beim Augenaufschlag nicht mehr sichtbar ist. Sichelförmig wird die überschüssige Haut entfernt mit einem schmalen Muskelstreifen. Im Bereich des mittlern Anteils des Augenwinkels wird gering Fettgewebe entfernt. Im Unterlidbereich wird der Schnitt unterhalb des Wimpernrandes gelegt und läuft seitlich in einer natürlichen Falte ausläuft. Das hervorquellende Fett wird entfernt mit einem zusätzlichen keilförmigen Hautstreifen. Die Operationsdauer beträgt im Unterlidbereich auch bis zu einer Stunde. Da im Ober- und Unterlid mit sehr feinem Natmaterial genäht wird, sind die Narben nach sehr kurzer Zeit nicht mehr sichtbar. Nach der Operation wird ein Spezialpflaster aufgebracht, sodass die Oberlider beim Verlassen der Praxis problemlos wieder geöffnet werden können. Verhaltensmaßnahmen vor der Operation- 1 Woche vor der Operation sollen Sie keine Aspirinhaltigen Medikamente einnehmen!
- Vermeidung vor Alkohol ca.3 Tage vorher
- 1 Tag vorher Schminkreste und Wimperntusche entfernen
- Am OP – Tag planen Sie einen Aufenthalt von 3 – 4 Stunden in unserer Praxis ein. Anschließend können Sie mit einer Begleitperson nach Hause fahren.
- Am Operationstag dürfen Sie kein Auto fahren. Fliegen sollte bis zu 5 Tagen nach der Operation unterlassen werden.
- Schmerztabletten werden Ihnen von uns mitgegeben bzw. verordnet. Bitte nehmen Sie keine anderen Schmerztabletten.
- Eine leichte Kreislaufstörung ist am OP-Tag und am nächsten Tag manchmal möglich. Bei Bedarf verabreichen wir Ihnen Effortil Kapseln. Um Ihren Kreislauf zu unterstützen, trinken Sie 2-3 Liter Wasser an den ersten Tagen.
- Bringen Sie sich eine Sonnenbrille mit um sich vor lästigen Blicken zu schützen. Es entstehen immer eine Schwellung und leichte Blutergüsse unter der Haut.
- Im unmittelbaren Anschluss an die Operation wird ein leichter Druckverband, der vor der Entlassung wieder entfernt wird, für 2 Stunden angelegt und zusätzlich mit Eisbeuteln ca. 20 Minuten gekühlt. Dies sollten sie zu Hause noch 2 Tage 2 – 3 Mal täglich fortführen.
- Nachdem die Betäubung nachlässt, können Sie einen leichten brennenden Schmerz verspüren, Sie erhalten von uns sofort ein entsprechendes Schmerzmittel.
- Die Schwellungen und leichten Blutergüsse klingen nach ca. 1 Woche wieder folgenlos ab, Sie haben vorübergehend ein „blaues Auge“. Sollte es zu einer größeren Schwellung oder einem Bluterguss kommen, informieren Sie uns sofort!
- Die erste Wundkontrolle erfolgt am 2. Tag, die Fäden werden an 5. Tag nach der Operation gezogen.
- Nach der Operation sollten Sie das Rauchen unterlassen, es stört die Wundheilung. Essen Sie vermehrt Fleisch und Milchprodukte nach der Operation, es fördert die Wundheilung. Bei reinen Vegetariern ist mit einer Wundheilungsstörung zu rechnen.
- Ab dem 2. Tag nach der Operation, nach dem ersten Verbandswechsel können Sie die Wunden mit klarem Wasser abspülen.
- Sport ist erst nach 2 – 3 Wochen erlaubt, der Besuch der Sauna oder des Solariums erst nach 6 Wochen.
- Die Wunden sollten Sie mit einer bestimmten Salbe, die Sie durch uns verordnet bekommen, 2-3 Mal täglich eingerieben werden.
- Kaufen Sie sich ein neues Make-up und Wimperntusche, die alten könnten verunreinigt sein. Nach Abschluss der Wundheilung können Sie beides wieder aufbrauchen.
- Kleine Blutergüsse heilen innerhalb kurzer Zeit ab, größere Blutergüsse müssen manchmal operativ entlastet werden. Dies ist jedoch eine sehr seltene Komplikation.
- Hinzu kämen noch die allgemeinen Risiken einer jeden Operation wie Thrombose, Embolie und Wundinfektion. Dank moderner Medizin und vorsichtigen Operationsmethoden sehr selten!
- Vorübergehend kann es infolge einer Schwellung zum mangelndem Lidschluss kommen.
- Im Narbenbereich können sich in seltenen Fällen kleine Talgdrüsenzysten bilden, die leicht zu entfernen sind.
 Zur Beantwortung von weiteren Fragen, stehen wir Ihnen im individuellen Gespräch gerne zur Verfügung.
Zur Beantwortung von weiteren Fragen, stehen wir Ihnen im individuellen Gespräch gerne zur Verfügung.
Patienteninformation zur Faltenbehandlung mit Botulinumtoxin A
Was ist das Botulinumtoxin? Botulinumtoxin ist eine natürlich vorkommendes Bakterieneiweiß. Wird diese Substanz in den Muskel gespritzt, blockiert es dort durch die Freisetzung eines Botenstoffes die Nervenimpulse und somit die Muskelkontraktionen. Der entsprechende Muskel kann nicht mehr wie gewohnt angespannt werden. Andere Nervenfunktionen der Haut , wie das Fühler oder Tasten, werden nicht beeinflusst. Botulinumtoxin A wird seit Anfang der 80er Jahre in der Behandlung von Muskelverkrampfungen im Bereich der Augen ( Schielen ) und der Stirn ( Lidkrampf ) eingesetzt. Für diese Abwendungsgebiete ist es vom zuständigen Bundesinstitut für Arzneimittel und Medizinprodukte zugelassen. Die Anwendung bei mimisch bedingten Falten erfolgt allerdings außerhalb der genannten medizinischen Anwendung. Sie dient ausschließlich der kosmetischen Korrektur dieser Falten. Wie wirkt das Botulinumtoxin? Durch Überaktivität der mimischen Muskulatur bilden sich oft tiefe Zornes- oder Stirnfalten sowie Krähenfüße. Durch die Einspritzung sehr geringer Mengen Botulinumtoxin A in die betreffenden Gebiete werden vorübergehend die entsprechenden Muskeln gelähmt und verleihen dem Gesicht einen entspannten und freundlichen Ausdruck. Die volle Wirkung entfaltet sich 3 –5 Tage nach der Einspritzung und hält 3 –6 Monate vor. Ein nachhaltiger Effekt – bis zu einem Jahr – wird durch Wiederholungsbehandlungen erzielt. Wie wird behandelt? Die Lösung mit Botulinumtoxin wird mit einer sehr feinen Nadel direkt in den entsprechenden Muskel gespritzt. Nach Kühlung des entsprechenden Areals von ca. 10 Minuten sind die Einstichstellen kaum noch zu sehen. Welche mimischen Falten können mit Botulinumtoxin A behandelt werden?- Zornesfalten
- Stirnfalten
- Krähenfüße
- im Bereich von akuten Hauterkrankungen oder Entzündungen
- bei bekannter Unverträglichkeit
- bei generalisierten Nerven- und Muskelerkrankungen ( Myastenia Gravis )
- bei Schwangerschaft und der Stillzeit
- bei Einnahme von Antibiotika oder Muskelrelaxantien
Patienteninformation zur Fettabsaugung (Liposuktion)
Allgemeines Die Fettabsaugung ( Liposuktion ) ermöglicht die chirurgische Beseitigung von örtlich begrenzten Fettpostern. Das von mir angewandte Verfahren eignet sich vorzugsweise bei jüngeren Menschen bis zum 50. Lebensjahr, da hier das Gewebe noch über genügend Elastizität verfügt, sich wieder zu straffen. Bei älteren Menschen wird die Haut jedoch auch nach Liposuktion relativ straff. Die lokalen Fettdepots sind häufig keine Alterserscheinungen und haben auch nichts mit dem allgemeinen Übergewicht durch erhöhte Kalorienzufuhr zu tun. Es lassen sich nach wissenschaftlichen Erkenntnissen zwei Arten von Fettgeweben unterscheiden. Die Fettablagerungen an Hüften, Oberschenkeln und Bauch werden überwiegend von Sexualhormonen gesteuert. Sie gehören zu den sogenannten sekundären Geschlechtsmerkmalen. Häufig sind es Frauen, die eine normale bis schlanke Figur haben und über Fettpolster an Bauch, Hüften, Oberschenkeln und über das sogenannte Reithosenfett klagen. Männer neigen zu Fettdepots im Bauchwandbereich und an den Lenden über dem Hüftkamm wofür ebenfalls Hormone ursächlich sind. Diese örtlich begrenzten Fettansammlungen werden als unschön und unproportioniert empfunden. Die Veranlagung zur Bildung von isolierten Fettansammlungen ist erblich. Eine Gewichtsreduktion durch Diät, Sport usw. bewirkt kaum oder überhaupt keine Beseitigung der lokalen Fettdepots, viel mehr werden die optischen Eindrücke noch verstärkt. Anwendungsbereiche Die Anwendungsbereich der Liposuktion sind häufig- Oberschenkelaußenseite ( "Reithosenfett" )
- Oberschenkelinnenseite unterhalb der Genitalfalte
- Fettpolster im Bereich des Hüftkamms
- Unterbauchfett
- Knieinnenseite
Brustvergrößerung / Mammaaugmentation
Viele Frauen leiden unter zu kleinen, flachen oder asymmetrischen Brüsten, die anlagebedingt bestehen oder durch Gewichtsabnahme, Schwangerschaft oder Alter an Volumen eingebüßt haben. Mit einer Brustvergrößerung können sie ein neues, positives Körpergefühl gewinnen.Brustvergrößerung mit Implantaten
Eine Brustvergrößerung mit Implantaten kann Brüste voller und runder machen und so die ganze Figur weiblicher erscheinen lassen. Kochsalzimplantate werden zunehmend weniger genutzt, da mit Silikonimplantaten einfach die besseren Ergebnisse zu erzielen sind. Moderne sogenannte formstabile Silikon-Implantate sind mit einem elastischen (kohesiven) Gel gefüllt, das sich wie natürliches Brustgewebe anfühlt. Diese Implantate besitzen eine texturierte (aufgerauhten) Oberflächen und helfen dadurch, das Risiko einer Kapselbildung deutlich zu verringern. Die Gefahr, dass diese Implantate reißen oder undicht werden und auslaufen, geht gegen Null. Auch bei liegenden Implantaten können Vorsorgeuntersuchungen wie Ultraschall oder MRT uneingeschränkt durchgeführt werden.Wie werde ich auf die Operation vorbereitet?
Der Operation geht immer eine individuelle Beratung und Planung voraus. Der Chirurg, der neben der Operationstechnik über ein ausgeprägtes ästhetisches Empfinden für Körperformen und über genaue Kenntnisse der verschiedenen Implantatformen und -größen verfügt, legt gemeinsam mit der Patientin den Zugang für das Implantat sowie die gewünschte Implantatgröße fest. Die operierten Brüste sollen natürlich aussehen und zur gesamten persönlichen Erscheinung passen. Vor der Operation ist auch die eingehende Untersuchung der Brust mit Hilfe von Ultraschall und Mammografie empfehlenswert. Wichtig ist für den Chirurgen die Information, ob Sie in der nächsten Zeit eine Gewichtsreduktion oder eine Schwangerschaft planen, da sich hierdurch die operierte Brust verändern kann.Wie wird die Operation durchgeführt?
Beim Eingriff schafft der Operateur für das Implantat zunächst in der unteren Brustumschlagsfalte, in der Achselhöhle oder auch in der Brustwarze einen Zugang von etwa 4-5 cm. Durch diese Öffnung bildet der Chirurg eine Tasche, in die er die Implantate einsetzt. Das Implantat liegt entweder direkt hinter dem Brustgewebe (subglandulär) oder zwischen dem Brustmuskel und den Rippen (submuskulär). Ist die Brust stark erschlafft, wird zusätzlich eine so genannte Straffungsoperation erforderlich. In der Regel wird der Eingriff in Vollnarkose ambulant vorgenommen.Wie verhalte ich mich nach der Operation?
In den ersten 4 Wochen sollte Tag und Nacht ein spezieller BH getragen werden und über weitere 2 Wochen nur tagsüber. Ein Fadenzug ist dank moderner Nahtmaterialien nicht erforderlich. Die durch die Hautschnitte entstandenen Narben sind klein und werden im Laufe der Zeit kaum noch erkennbar sein. Die Arbeitsfähigkeit ist in der Regel nach etwa 1 Woche wiederhergestellt. Dennoch sollte für insgesamt 6 Wochen keine starke körperliche Belastung erfolgen. Das endgültige Operationsergebnis zeigt sich in den meisten Fällen nach rund 6 Monaten.Welche Risiken gehe ich mit dem Eingriff ein?
Bei der Brustvergrößerung handelt es sich zwar um einen grundsätzlich risikoarmen Eingriff. Selten auftretende Komplikationen sind Blutergüsse, Ansammlung von Wundflüssigkeit und Infektionen, die sich in der Regel folgenlos behandeln lassen. Die Narbenbildung ist individuell verschieden und lässt sich kaum beeinflussen. Als schwerste Komplikation - mit einer Häufigkeit von ungefähr 5% aller Fälle - ist die sogenannte Kapselkontraktur zu sehen. Bei ihr kann sich die Kapsel aus Bindegewebe, die der Körper um das Implantat bildet, zu einer schmerzhaften Verhärtung und Verformung der Brust entwickeln.Brustvergrößerung mit Eigenfett
Die Brustvergrößerung mit Eigenfett kann als der natürliche Weg zur größeren Brust angesehen werden. Ist es nicht die Wunschvorstellung einer jeden Frau, überschüssige Fettpölsterchen an den Problemzonen wie Oberschenkel, Po und Bauch los zu werden und statt dessen einen volleren Busen zu erhalten? Leider sind dieser Methode Grenzen gesetzt. Durch die Brustvergrößerung mit Eigenfett kann eine halbe bis ganze Körbchengröße mehr erreicht werden. Größere Volumina gestalten sich schwierig. Der Effekt ist direkt nach der Operation sichtbar, Form und Tastgefühl sind nach Abschwellen der Brust sehr natürlich. Auch zum Ausgleich von Asymmetrien (eine Brust ist größer als die andere) und zum Aufpolstern der erschlafften Brust nach Gewichtsabnahme oder Stillzeit ist Eigenfett sehr gut geeignet. Jedoch werden häufig bis 40% des injizierten Eigenfetts innerhalb der ersten 12 Monate vom Körper abgebaut, was eine Wiederholung der Operation erforderlich machen kann.Brustverkleinerung / Bruststraffung
Manche Frauen haben anlagebedingte große, schwere Brüste, zum Teil auch mit ausgeprägter Asymmetrie, die sich sehr negativ auf die Gesundheit auswirken können. Oft leiden Patientinnen unter starken Rücken- und Nackenschmerzen, welche mit keiner anderen Therapie behandelbar sind. Es können Ekzeme zwischen den Brüsten oder in der Brustumschlagsfalte vorliegen. In manchen Fällen besteht sogar eine starke psychische Belastung durch die zu große, hängende Brust. Bei anderen Frauen können ab dem 25. Lebensjahr auch Veränderungen der Brust durch Erschlaffung des Bindegewebes und der Haut, durch erhebliche Gewichtsveränderungen, durch Schwangerschaft sowie Stillen auftreten und sich in schlaffen, hängenden Brüsten äußern. Mit Hilfe der Plastischen Chirurgie lassen sich Brüste formschön verkleinern und/oder straffen. Der Operation selbst gehen immer eine individuelle Beratung und Planung voraus. Der Chirurg, der neben der Operationstechnik über ein ausgeprägtes ästhetisches Empfinden für Körperformen verfügen sollte, legt gemeinsam mit der Patientin die Schnittführung und die Größe der Brust fest. Die operierten Brüste sollten natürlich aussehen und vor allem auch zum Gesamtbild des Körpers passen. Vor der Operation ist auch die eingehende Untersuchung der Brust mit Hilfe von Ultraschall und Mammografie empfehlenswert. Wichtig ist im Übrigen, daß Sie Ihrem Chirurgen mitteilen, ob Sie in der nächsten Zeit eine Gewichtsreduktion oder eine Schwangerschaft planen, da sich hierdurch die operierte Brust negativ verändern kann.Wie wird die Operation durchgeführt?
Die Technik der Brustverkleinerung beruht im wesentlichen darauf, das Haut-, Fett- und Drüsengewebe zu vermindern und die zu tief liegende Brustwarze anzuheben. Bei der Straffung wird dagegen nur Haut entfernt und eine neue, ästhetisch ansprechende Brust geformt. Der Chirurg bedient sich dabei verschiedener Schnitttechniken. Er wird in aller Regel solche Techniken wählen, die möglichst wenige und unauffällige Narben zur Folge haben. Die Operation wird in der Regel in Vollnarkose unter stationären Bedingungen (2-3 Tage Klinikaufenthalt) durchgeführt. Die Patientinnen sind nach 2 Wochen unter Teilbelastung wieder arbeitsfähig. Die Hautfäden müssen bei modernen Nahtmaterialien nicht mehr entfernt werden. In den ersten 4 Wochen sollte spezieller Tag und Nacht ein BH getragen werden und über weitere 2 Wochen nur tagsüber.Übernimmt die Krankenkasse die Kosten der Operation?
Eine medizinische Indikation und damit die Erstattungsfähigkeit durch die Krankenkassen besteht beispielsweise bei extrem großen und schweren Brüsten mit therapieresistenten Nacken- und Rückenschmerzen, Ekzemen oder sonstigen Beschwerden. Dabei muß unbedingt vor der Behandlung eine Kostenübernahmebestätigung des zuständigen Kostenträgers eingeholt werden. Lassen Sie sich persönlich durch erfahrene Fachärztinnen und Fachärzte in unserer Ästhetiksprechstunde beraten.Bauchdeckenstraffung
Obwohl sie Sport treiben, nicht übermäßig viel essen und eigentlich ganz gesund leben, schaffen viele Menschen es nicht, ihren Bauch in Form zu bringen. Oder sie leiden nach einer Schwangerschaft oder Gewichtsreduktion an erschlafftem Gewebe im Bauchbereich und Dehnungsstreifen. Auch starke Gewichtsschwankungen, das Alter oder die Gene können für die Unzufriedenheit mit der Körpermitte verantwortlich sein. Die Bauchdeckenstraffung oder Abdominoplastik ist die chirurgische Möglichkeit, eine Verbesserung der Bauchdeckenkontur durch Entfernung von überschüssigem Fettgewebe sowie gedehnter Haut und Neuformung die darunter Bauchmuskulatur zu erreichen. Es ist auch möglich, die Anzahl der Schwangerschafts- bzw. Dehnungsstreifen zu verringern und das Hautbild zu verbessern, wenn sie in den Hautpartien liegen, die entfernt werden. Dieser Eingriff ist natürlich kein Ersatz für Abnehmen und sportliche Betätigung, aber eine sehr effiziente Ergänzung, mit der sich das Aussehen positiv beeinflussen lässt. Damit der Bauch seine neue, attraktiven Form dauerhaft behält, sollte das Gewicht nach dem Eingriff nicht stark schwanken, denn das beeinträchtigt das positive Ergebnis. Deshalb ist es sehr wichtig, den Zeitpunkt für eine Bauchdeckenstraffung richtig zu wählen. Falls Sie in nächster Zeit eine größere Gewichtsabnahme oder eine Schwangerschaft planen, sollten Sie die Operation auf einen späteren Zeitpunkt verschieben.Wer ist für eine Baudeckenstraffung geeignet?
Die besten Kandidaten für die Abdominoplastik sind Patienten, die vor dem operativen Eingriff ihr Gewicht deutlich reduziert haben und dieses Gewicht halten können. Auch Patientinnen mit erschlafften Bauchdecken nach Schwangerschaften kommen für diesen Eingriff in Frage. Die Kombination aus sorgfältiger Patientenauswahl, gewissenhafter Planung des operativen Eingriffs und der Wahl eines technisch versierten Plastischen und Ästhetischen Chirurgen ergibt die größtmögliche Zufriedenheit der Patienten.Die wichtigsten Ziele einer Abdominoplastik sind:
• Korrektur von überschüssiger, schlaffer Haut und Straffung des Bauches • Reduktion von Fettgewebe mitsamt der Haut bei der sogenannten Fettschürze • Korrektur bei schlaffen Bauchdecken und/oder Muskellücken bzw. Defekten der BauchwandWie wird die Operation durchgeführt?
Am häufigsten wird ein Schnitt gewählt, welcher quer oberhalb der Schamhaargrenze/des Schamhügels verläuft und nach beiden Seiten leicht ansteigt. Danach werden Haut und Fettgewebe von der darunterliegenden Bauchmuskulatur abgelöst und der überschüssige Hautlappen mitsamt des Fettgewebes entfernt. Der Nabel wird vorher umschnitten und an Ort und Stelle belassen. Die verbliebende Bauchhaut wird an den Schnittrand oberhalb der Schamhaargrenze genäht und damit gestrafft. Der Nabel wird durch einen kleinen Schnitt in der gestrafften Bauchhaut an anatomisch korrekter Position wieder eingenäht. Dünne Schläuche werden vor dem Wundverschluß in die Wunde eingelegt, um Wundflüssigkeit, die sich postoperativ ansammeln kann, abzuleiten. Um die Bauchkontur zusätzlich zu verbessern, kann man darüberhinaus überschüssiges Fett mittels Kanülen an den Übergängen zu den Flanken absaugen (sogenannte Liposuction). Die Drainagen werden entfernt, sobald sich die Wundsekretion verringert. Für die ersten 12 Stunden nach der Operation sollte bedingte Bettruhe eingehalten werden. Ein Kompressionsmieder wird postoperativ für 6 Wochen getragen. Es garantiert eine gleichmäßige Kompression, fördert die Wundheilung und verringert Schwellungszustände. Ein Fadenzug ist bei modernem Nahtmaterial nicht mehr erforderlich. Körperliche Anstrengung sollte für die ersten 6 Wochen nach der Operation vermieden werden.Welche Risiken bestehen bei diesem Eingriff?
Die Komplikationsmöglichkeiten einer Abdominoplastik beinhalten: Ansammlung von Wundflüssigkeit, Blutergussbildung, Wundheilungsstörungen mit ungünstigem Verheilen der Hautschnitte, vermindere Hautsensibilität im Unterbauch. Über weitere noch seltener auftretende Risiken (z.B. Thrombosen, Infektionen, etc.) werden Sie im Beratungsgespräch genau informiert. Mit entscheidend für das optimale Ergebnis der Operation ist das Verhalten der Patienten. Rauchen erhöht die Wahrscheinlichkeit eines Infektes und fördert Durchblutungstörungen der Bauchhaut. Bei krankhaft adipösen Patienten ist die Komplkationsrate besonders hoch, weshalb vorweg eine Gewichtsreduktion möglichst bis zum normalen Bodymassindex erzielt worden sollte.Übermäßige Achselschweißproduktion (Hyperhidrosis axillaris)
Die Schweißproduktion ist ein normaler Mechanismus zur Regulierung der Körpertemperatur – jeder Mensch schwitzt - Es gibt Menschen, die deutlich mehr Schweiß produzieren, als es zur Regulierung der Körpertemperatur erforderlich ist. Dies entsteht durch eine Überaktivität der ekkrinen Schweißdrüsen. Diese Drüsen sind mit dem sympatischen Nervensystem verbunden. Als Faktoren bzw. Auslöser für die übermäßige Schweißproduktion zählen z.B. Wärme und Kälte, körperliche Arbeit, Alkohol, Kaffee, Tee, Rauchen ,scharfes Essen, Stress, Angst und auch starke Emotionen. Welche Behandlungsmöglichkeiten stehen zur Verfügung?- Änderung der Lebesgewohnheiten
- Injektion von Botulinustoxin
- Schweißdrüsenabsaugung (Suctionscürrettage)